Статья нашего детского невролога,
Дмитрия Анатольевича Мителева, к.мед.н.
и просто очень хорошего человека
Одним из поводов для серьезного беспокойства у родителей является «синдром ликворной гипертензии», который нередко фигурирует в выписках из медицинских учреждений. Что это такое, как лечить, чем грозит в будущем – подобные вопросы не дают покоя родительским душам, т.к. попытки самостоятельно разобраться в этом вопросе приводят, как правило, к еще большей путанице и новым страхам.
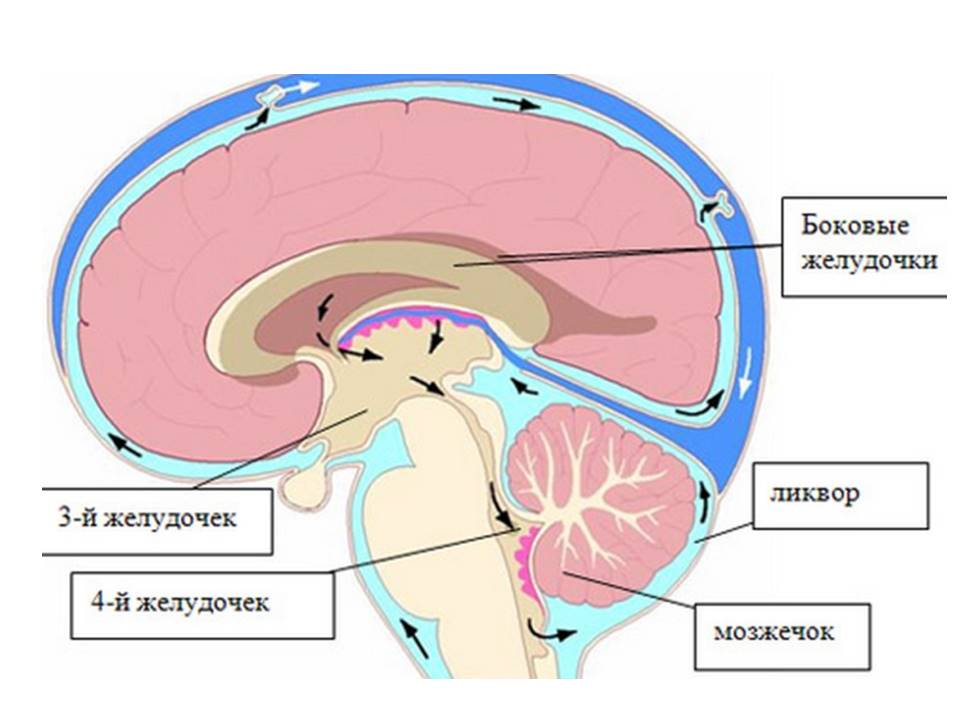
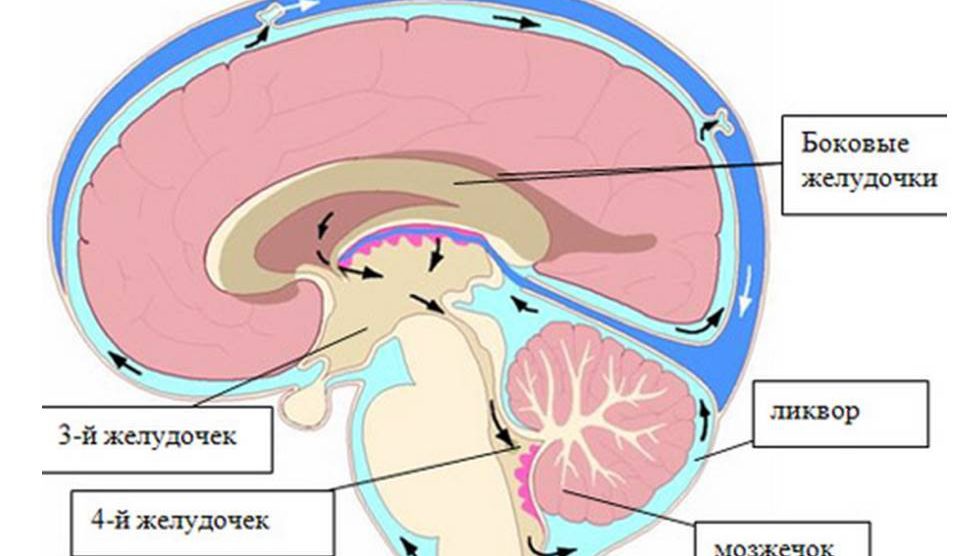
Для лучшего понимания проблемы рассмотрим несколько основных понятий. Среди множества жидкостей организма существует так называемая цереброспинальная жидкость, именуемая также спинномозговой жидкостью или ликвором. Она циркулирует по желудочкам головного мозга, субарахноидальным пространствам головного и спинного мозга.
В норме общий объём ликвора в полости черепа и позвоночного канала у новорождённого составляет 15-20 мл, у годовалого ребёнка 35 мл, у взрослого человека – приблизительно 140-150 мл, из которых около 30 мл ликвора находится в боковых желудочках, в ? и ? желудочках – 5 мл. Краниальное субарахноидальное пространство содержит 30 мл, спинальное субарахноидальное пространство – 75-90 мл. Обновление ликвора в течение суток происходит 4-6 раз. Это означает, что в сутки продуцируется 600-900 мл цереброспинальной жидкости.
Ее функция заключается в механической защите мозга от повреждений, доставке различных веществ, обеспечении стабильных свойств структур центральной нервной системы, удалении продуктов обмена и т.п.
Говоря о циркуляции (движении) ликвора можно вспомнить школьную задачу о бассейне, в который вода с одной стороны поступает, а с другой вытекает и этот процесс должен быть полностью уравновешен.
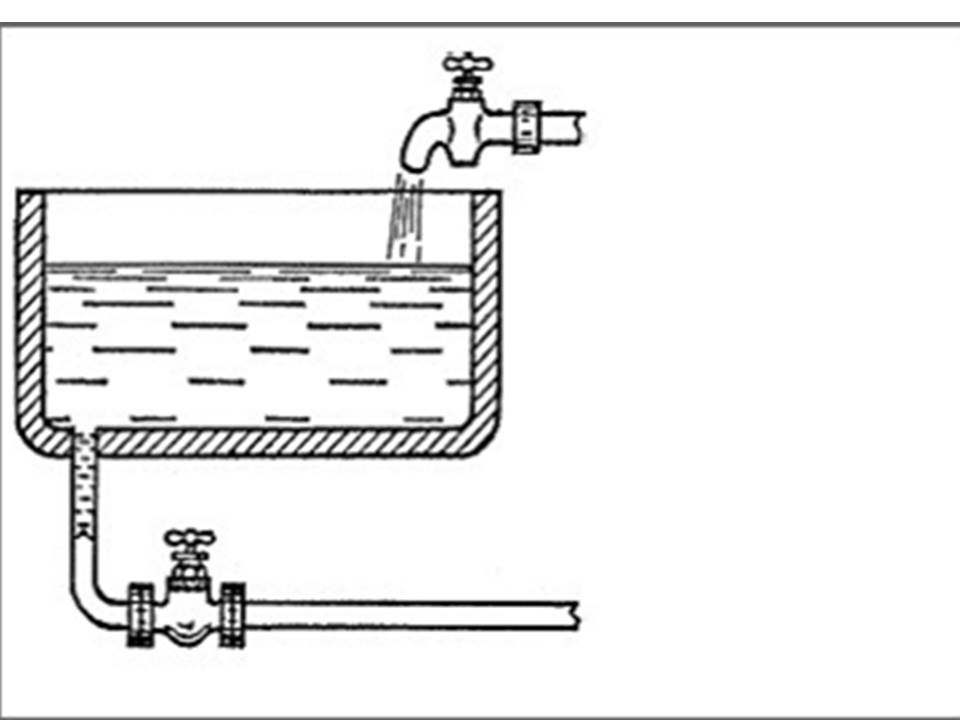 В обычных условиях ток цеброспинальной жидкости очень медленный по направлению вниз от черепа, за сутки она несколько раз обновляется, унося с собой продукты обмена мозговой ткани.
В обычных условиях ток цеброспинальной жидкости очень медленный по направлению вниз от черепа, за сутки она несколько раз обновляется, унося с собой продукты обмена мозговой ткани.
У человека может быть нормальное давление ликвора (нормотензия), его повышение (гипертензия) и понижение (гипотензия). Данные состояния могут наблюдаться как на фоне нормального состояния ликворных путей, так и при их сужении или расширении.
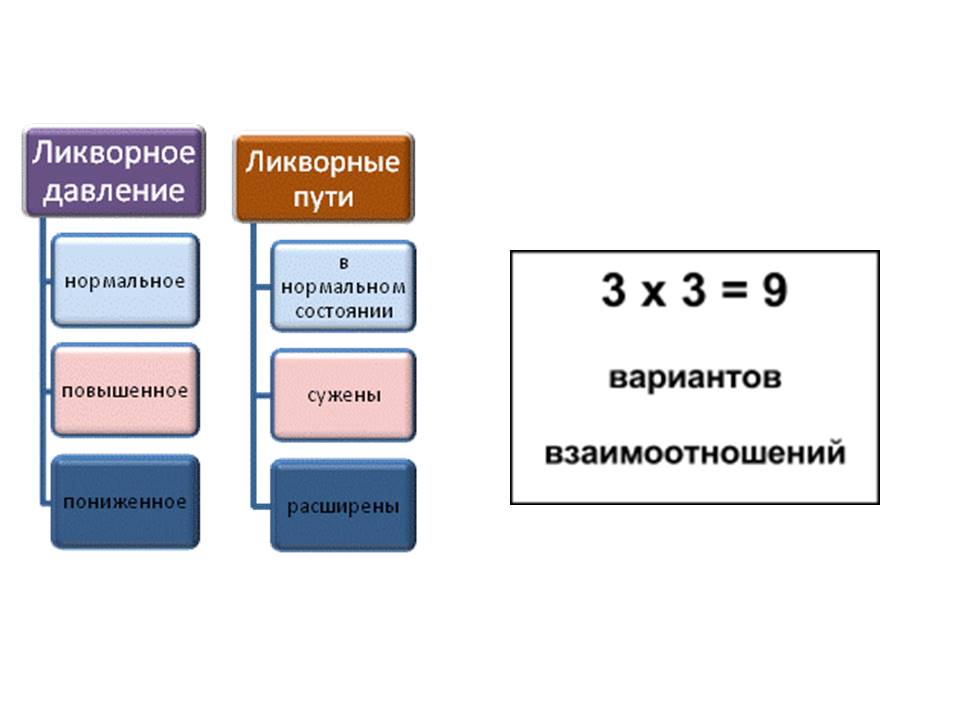 На приведенной выше схеме отчетливо видно, насколько непростой является оценка состояния ликвородинамической системы мозга.
На приведенной выше схеме отчетливо видно, насколько непростой является оценка состояния ликвородинамической системы мозга.
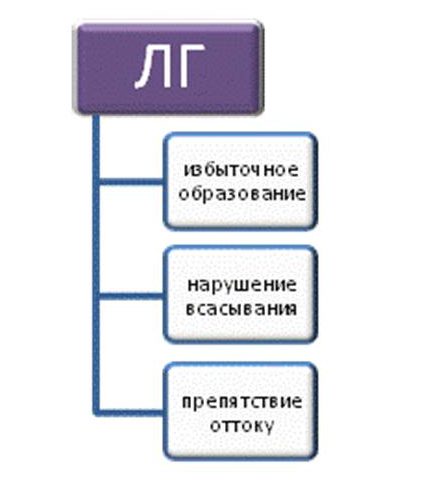
В основе ликворной гипертензии (повышенного внутричерепного давления) лежат три основных механизма: избыточное образование цереброспинальной жидкости, нарушение ее всасывания и механические препятствия для ее нормального оттока.
 Основное проявление гипертензионного синдрома — головная боль. Она возникает в результате раздражения ветвей тройничного и блуждающего нервов, рецепторов мягкой оболочки, вен, синусов головного мозга. Головная боль возникает приступообразно, чаще утром, иногда ночью, носит диффузный распирающий характер, усиливается после физической нагрузки с наклонами головы вниз, прыжков, бега, длительного пребывания на солнце. Она обычно сопровождается рвотой, возникающей внезапно, вне связи с приемом пищи. Патогенетически механизм рвоты объясняется раздражением рвотного центра и вестибулярного анализатора из-за резкого повышения внутричерепного давления. Больные плохо переносят езду, качели и пр.
Основное проявление гипертензионного синдрома — головная боль. Она возникает в результате раздражения ветвей тройничного и блуждающего нервов, рецепторов мягкой оболочки, вен, синусов головного мозга. Головная боль возникает приступообразно, чаще утром, иногда ночью, носит диффузный распирающий характер, усиливается после физической нагрузки с наклонами головы вниз, прыжков, бега, длительного пребывания на солнце. Она обычно сопровождается рвотой, возникающей внезапно, вне связи с приемом пищи. Патогенетически механизм рвоты объясняется раздражением рвотного центра и вестибулярного анализатора из-за резкого повышения внутричерепного давления. Больные плохо переносят езду, качели и пр.
Внутричерепная гипертензия быстро приводит к астенизации нервной системы и эмоциональным нарушениям. Часто отмечается общая вялость, безынициативность, снижение памяти, внимания, работоспособности, успеваемости. На этом фоне у детей нередко возникают приступы расторможенности, психомоторного возбуждения. У многих нарушается сон. Замечено, что при гипертензионном синдроме дети предпочитают спать на высокой подушке. У маленьких детей симптомокомплекс повышения внутричерепного давления проявляется общим беспокойством, вскрикиваниями, выбуханиями большого родничка, рвотой.
Течение гипертензионного синдрома на фоне последствий травматических и воспалительных заболеваний ЦНС носит волнообразный характер, с периодами ухудшения, которые сопровождаются гемоликвородинамическими (гипертензионными) кризами. Для них характерны приступообразное начало, сочетание головной боли с тошнотой, рвотой, головокружением. После криза больные чувствуют себя лучше. Частота кризов бывает различной — от 1-2 раз в год до 1-2 раз в месяц. Отмечено, что у детей дошкольного возраста кризы развиваются реже и в межприступный период большинство больных на головную боль не жалуются. У детей школьного возраста и в межприступный период отмечаются повышенная утомляемость, нарушения сна, поведения, снижение памяти, успеваемости, головная боль после физической нагрузки.
У детей, перенесших поражения ЦНС в родах, гипертензионный синдром часто носит транзиторный (преходящий) характер. Это связано с тем, что в его основе нередко лежат функциональные нарушения ликвородинамики с дисфункцией ликворопродуцирующих систем вследствие гипоксического воздействия, сочетающегося с родовым стрессом. По мере восстановления циркуляции мозгового кровообращения, созревания резорбирующих систем, исчезновения отека происходят нормализация ликвородинамики, стабилизация, а затем и обратное развитие гипертензионного синдрома.
NB! Череп и мозг ребенка обладают большими компенсаторными возможностями к повышению внутричерепного давления. Емкость и величина черепа легко увеличиваются за счет мягкости костей, расхождения швов, эластичности мозга. Это приводит к тому, что начальный период опухолевого процесса у детей протекает скрытно, бессимптомно.
Клинические проявления внутричерепной гипертензии у младенцев:
- Чрезмерное увеличение окружности головы
- Напряженность большого родничка
- Расхождение черепных швов
- Рвота, нарушение сознания и глотания
- Парез взора, экзофтальм, снижение остроты зрения
- Слабость в конечностях (преимущественно в ногах) с параллельным нарастанием мышечного тонуса и оживлением сухожильных рефлексов
- Судороги и задержка психомоторного развития.
Для детей с внутричерепной гипертензией более старшего возраста характерны:
- Постоянная головная боль
- Рвота
- Двоение в глазах и косоглазие
- Нарушение координации движений и атаксия
- Нарушение сознания и интеллектуальных функций
- Развитие спастичности
Существует так называемая доброкачественная внутричерепная гипертензия (именуемая также ложной опухолью мозга) — это состояние, при котором внутричерепное давление увеличено, но это не вызвано развитием опухоли, инфекционным процессом, нарушением оттока жидкости, окружающей головной мозг, или другой причиной. Иногда такое состояние ошибочно принимают за опухоль мозга. Считается, что оно наиболее распространено среди женщин в возрасте 20-50 лет, особенно с избыточным весом. Но, по данным обзорных статей американского журнала детской неврологии (Journal of Child Neurology), идиоатическая (т.е с неустановленной причиной) внутричерепная гипретензия может встречаться в детском возрасте (хотя и не часто) как у девочек, так и мальчиков в разном соотношении в зависимости от возраста.
Как правило, ни начало, ни возможное исчезновение доброкачественной внутричерепной гипертензии не удается связать с каким-либо событием.
Для доброкачественной внутричерепной гипертензии характерны:
- доброкачественность клинического течения;
- резидуальный, преимущественно непрогрессирующий характер патологии головного мозга;
- субкомпенсированная гидроцефалия или макроцефалия (более чем в 50 % случаев) с небольшим увеличением окружности головы;
- небольшое увеличение размеров мозговых желудочков по данным КТ, МРТ;
- триада клинических проявлений в виде головной боли, нарушений зрения, глазодвигательных расстройств.
Причиной развития гипертензионного синдрома могут служить процессы, протекающие с увеличением содержимого полости черепа. К ним относятся: опухоли, абсцессы, гематомы, паразитарные кисты и другие объемные образования.
Все перечисленные заболевания требуют самого пристального внимания нейрохирурга. Прогрессирующее течение патологического процесса неизбежно ведет к нарастанию гипертензионного синдрома, а следовательно, и к обязательному воздействию его на зрительные нервы и стволовые структуры мозга.
Возникает реальная опасность развития необратимых явлений – слепоты и гибели ребенка. В этой ситуации встает вопрос о незамедлительной нейрохирургической помощи ребенку для устранения основной причины, вызвавшей гипертензионный синдром.
Не являются абсолютными признаками повышения ВЧД:
- нарушения сна и поведения;
- гиперактивность, дефицит внимания, вредные привычки;
- нарушения психического, речевого и моторного развития, плохая успеваемость;
- «мраморный» рисунок кожи, в том числе на голове;
- носовые кровотечения;
- «пальцевые вдавления» на рентгенограмме черепа;
- тремор (дрожание) подбородка;
- ходьба на цыпочках;
- расширенные желудочки, межполушарная щель и другие отделы ликворной системы на нейросонограмме или томограммах.
Множество вопросов, касающихся внутричерепного давления, порождает исключительная трудность его прямого определения. Для этого нужно поставить катетер с баллончиком на конце в передний рог бокового желудочка и подсоединить к специальному монитору. Понятно, что такую процедуру можно осуществить только в условиях нейрохирургического стационара.
Иногда с диагностической и лечебной целью используют люмбальную пункцию, но это тоже далеко не повседневная манипуляция.
Как же выйти из положения?
Научно-технический прогресс дал широкое развитие неинвазивным методам визуализации внутренних органов и структур. К ним относятся нейросонография, компьютерная или магнитно-резонансная томография, транскраниальная допплерография сосудов головного мозга.
 Необходимо отметить, что они непосредственно с определением давления не связаны, хотя могут помочь уточнить причину заболевания, оценить прогноз и подсказать направление действий.
Необходимо отметить, что они непосредственно с определением давления не связаны, хотя могут помочь уточнить причину заболевания, оценить прогноз и подсказать направление действий.
Увеличение размеров желудочковой системы, установленное методом эхо-энцефалографии, не может однозначно свидетельствовать о гипертензионном синдроме. Оно может быть следствием компенсации гидроцефалии и не сопровождаться повышением внутричерепного давления, таким образом, судить о наличии гипертензионного синдрома можно только основываясь на данных комплексного исследования с учетом особенностей течения патологического процесса.
Существуют и косвенные рентгенологические признаки повышения внутричерепного давления:
- Увеличение емкости черепа (увеличение размеров черепа) – компенсаторное увеличение размеров черепа при гипертензии выражено тем отчетливее, чем раньше заболел ребенок. Наиболее значительное увеличение размеров черепа наблюдается при врожденной гидроцефалии, менее отчетливое — при внутричерепных опухолях. Возникшее увеличение размеров черепа не претерпевает обратного развития после устранения внутричерепной гипертензии.
- Расширение просвета швов — один из наиболее достоверных признаков внутричерепной гипертензии у детей.
- Прогрессирующее равномерное истончение свода и основания черепа, а также уплощение или углубление последнего.
- Увеличение количества и углубление пальцевидных вдавлений (Диагностическое значение имеют только углубления («усиление») пальцевидных вдавлений, поскольку неглубокие вдавления наблюдаются и в норме у 70-100 % детей и юношей и у 5-10 % взрослых).
В диагностике изменений внутричерепного давления большое значение имеют данные офтальмологического осмотра.
Типичными (но не обязательными) симптомами повышенного ВЧД у детей являются:
- застойные явления разной степени выраженности – расширение вен, узость и извитость артерий, нечеткость и смазанность границ дисков зрительных нервов;
- реже – выраженный отек дисков;
- достаточно редко – вторичная атрофия после застоя.
Как свидетельствует философская теория и подтверждает жизненная практика, истина всегда находится посередине – гипердиагностика синдрома ликворной гипертензии, как и пренебрежительное отношение к его возможному развитию удаляют нас от правильного диагноза и адекватного лечения. Поэтому, задачей родителей является вовремя обратить внимание на упоминавшиеся в статье симптомы и жалобы ребенка (если он по возрасту уже может рассказать о головной боли), а далее в этом непростом вопросе уже будут разбираться специалисты.

Додати коментар